Joanete e Hálux Valgo: Tudo o que Você Precisa Saber
O que é o Joanete ou Hálux Valgo?
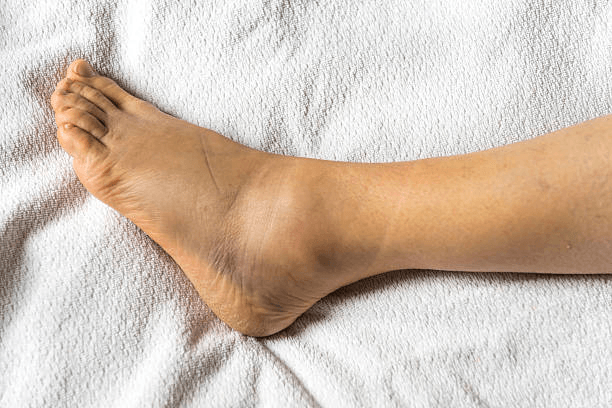
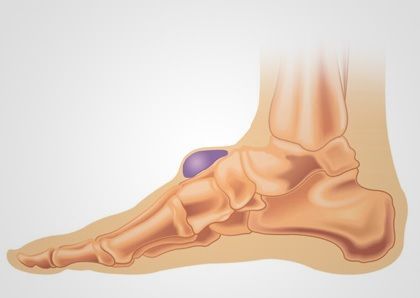
O Joanete, também conhecido como Hálux Valgo, é uma deformidade que afeta o dedão do pé, causando uma protuberância óssea na base do dedo.
O hálux valgo ocorre quando o dedão (ou hálux, de acordo com a nomenclatura médica) sofre um desvio e vai na direção dos outros dedos.
É importante ressaltar que, diferentemente do que possa parecer, o Joanete não surge devido ao crescimento de uma nova estrutura óssea, mas porque houve um desalinhamento entre os ossos e articulações do dedão do pé.
Com o passar do tempo, o hálux (dedão) pode empurrar, sobrepor-se ou colocar-se debaixo dos outros dedos.
Como consequência, a distribuição de peso nos pés fica desbalanceada, o que pode causar dores em várias articulações do corpo.
Além disso, a protuberância do hálux valgo pode causar dor e desconforto, especialmente ao usar sapatos apertados.
O joanete não é apenas um problema estético, ele pode impactar a qualidade de vida ao dificultar a caminhada, causar dor crônica e até levar a problemas nos outros dedos.
Qual médico trata Joanete?
O médico que realiza o tratamento do Joanete é o Ortopedista especialista em Pé e Tornozelo.
Este profissional está capacitado para realizar o diagnóstico, solicitar os exames necessários e realizar a cirurgia, nos casos em que há indicação.

Dr. Felipe Serzedello é referência em Ortopedia especializada em Pé e realiza o tratamento do Joanete, inclusive a Cirurgia Minimamente Invasiva. Veja alguns dos depoimentos de seus pacientes:




Quem pode ter Joanete?
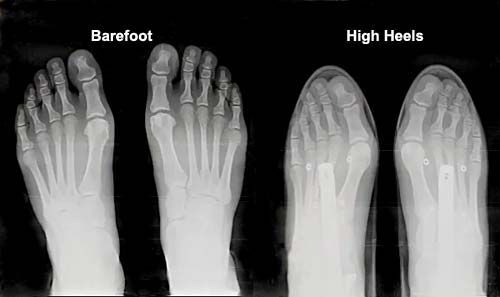
O joanete é uma condição comum que afeta milhões de pessoas em todo o mundo, sendo a deformidade óssea mais prevalente nos pés dos adultos.
Estudos mostram que até 23% dos adultos e mais de 35% das pessoas com mais de 65 anos têm algum grau de joanete.
As mulheres são particularmente mais afetadas, com uma prevalência de até 90% dos casos.
Isso se deve, em parte, ao uso frequente de sapatos de salto alto e de bico fino, que pressionam os dedos dos pés e podem agravar a condição.
Além disso, o hálux valgo é mais comum em pessoas com histórico familiar da condição, o que sugere um componente genético significativo.
Certas condições de saúde, como artrite e outras doenças inflamatórias, também podem aumentar o risco de desenvolver joanetes.
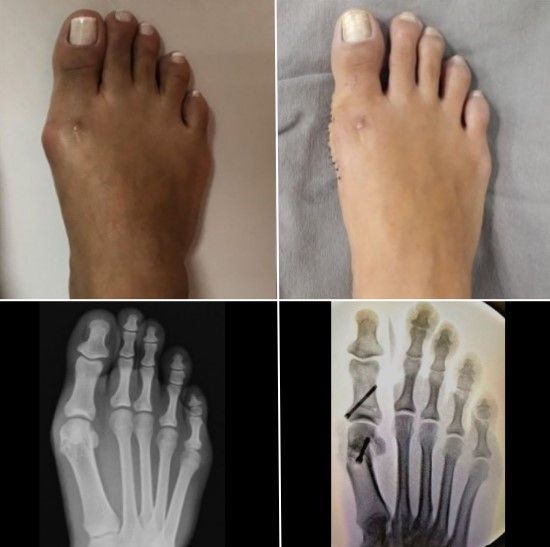
Além de se incomodar com a aparência, ela sentia dor ao caminhar e já não conseguia usar seus sapatos preferidos.
Com um procedimento de apenas 1 hora e cicatriz discreta, é possível corrigir o alinhamento ósseo, reduzir a sobrecarga e equilibrar a pisada.
Isso alivia a dor, diminui a largura do pé e permite que os sapatos sejam usados confortavelmente, sem apertar nas laterais.
Por que tenho Joanetes?
Essa é uma pergunta que ouço com frequência no consultório. As pacientes querem saber "Por que tenho joanetes? Será que isso pode melhorar? O que fazer para tratar essa saliência no meu pé?"
Os joanetes geralmente surgem devido a uma combinação de fatores. Entre eles estão alterações biomecânicas, uso de calçados inadequados, traumas repetitivos, hereditariedade, tipo de pisada, entre outros.
Ao contrário do que muitos acreditam, não se trata de um “crescimento ósseo”, mas sim de uma deformidade na estrutura do dedão do pé.
Infelizmente, o joanete é uma condição progressiva e tende a piorar com o tempo. Para aliviar a dor, é possível utilizar palmilhas, calçados adequados e fisioterapia.
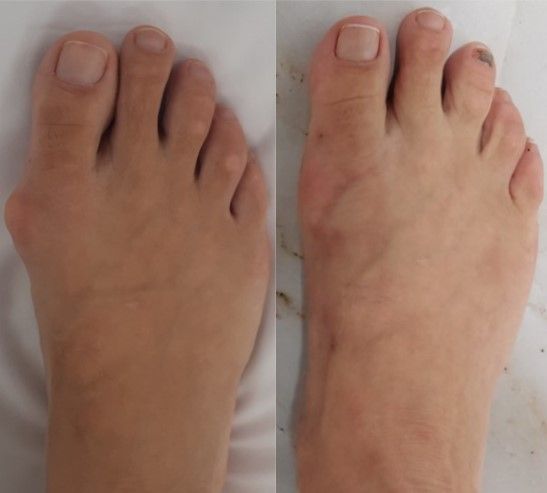
No entanto, o desalinhamento ósseo só pode ser corrigido com cirurgia. Veja a correção que foi obtida nessa paciente, com a técnica de cirurgia percutânea:
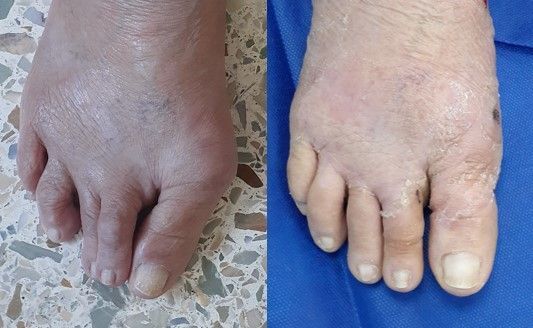
Relatos de pacientes com joanetes: dor física e emocional
É difícil explicar para quem nunca passou por isso, como um problema "simples" pode causar tanta dor—não só nos pés, mas na alma.
Esses são breves relatos de pacientes que me procuraram porque estavam cansadas de viver com a Joanete e buscavam uma solução definitiva para o problema:
"Convivo com os joanetes há anos...a dor é quase uma companheira diária. Começa como uma pontada ao usar um sapato mais justo e, em pouco tempo, evolui para um incômodo constante, mesmo quando estou descalça."
"Gostaria de poder andar sem dor ou usar um sapato bonito sem me preocupar se vai
apertar. Gostaria de voltar a me sentir à vontade para mostrar meus pés sem
medo ou
vergonha"
" Os sapatos que eu costumava amar agora estão encostados. Não consigo usá-los sem sentir como se meus pés estivessem sendo esmagados. Comprar sapatos novos também não é fácil, fico procurando modelos que acomodem os joanetes, abro mão da estética e escolho algo que apenas 'funcione'."
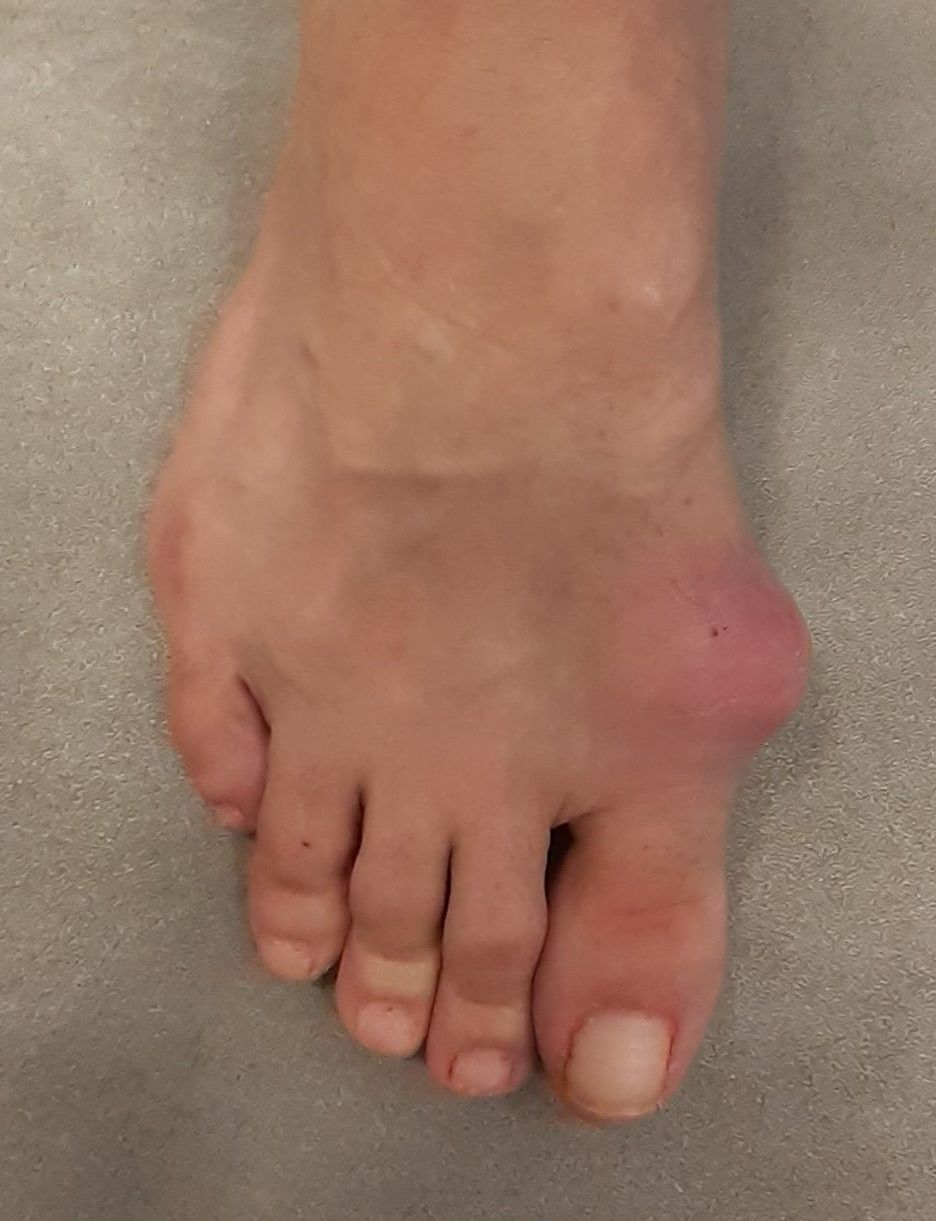
"(...) e tem a aparência dos meus pés...sei que pode parecer algo superficial, mas o aspecto mexe bastante com minha autoestima. Eu evito usar sandálias abertas ou ir à praia, porque sinto vergonha de expor meus pés...esse tipo de preocupação é desgastante."
O Joanete é um desafio físico, sim, mas também psicológico, e é importante que essas dimensões sejam reconhecidas. Estamos lidando não apenas com um problema de saúde, mas com as marcas que ele deixa na nossa confiança e na forma como enxergamos a nós mesmos.
O Joanete, apesar de todo o incômodo que causa, é um problema que tem solução. Graças aos avanços da medicina, as cirurgias para corrigir essa condição evoluíram significativamente e hoje são realizadas de forma minimamente invasiva, com menos dor, recuperação mais rápida e resultados surpreendentes (veja mais abaixo!)
Esses novos procedimentos permitem que muitas pessoas retomem suas atividades sem sofrimento, voltem a usar os sapatos que amam e, principalmente, recuperem a confiança e o bem-estar.
Se você sofre com joanetes, saiba que há opções modernas e eficazes esperando por você!
Anatomia do Hálux Valgo
Estruturas Envolvidas
1. Hálux (Dedão):
O dedo grande é composto por duas falanges (proximal e distal) e sua base se articula com o primeiro metatarso.
2. Primeiro Metatarso:
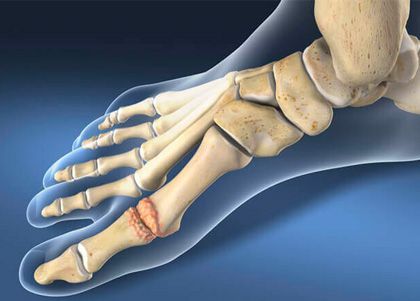
Osso longo que conecta o hálux ao meio do pé. No hálux valgo, esse osso sofre um desvio medial (em direção ao outro pé).
3. Articulação Metatarsofalangeana:
Esta é a articulação entre o primeiro metatarso e a falange proximal do hálux. Ela é estabilizada pela cápsula articular e por ligamentos.
É normal que o hálux tenha até 15° de angulação em relação ao metatarsal. Quando esse desvio lateral do hálux excede os 15°, considera-se que há um hálux valgo.
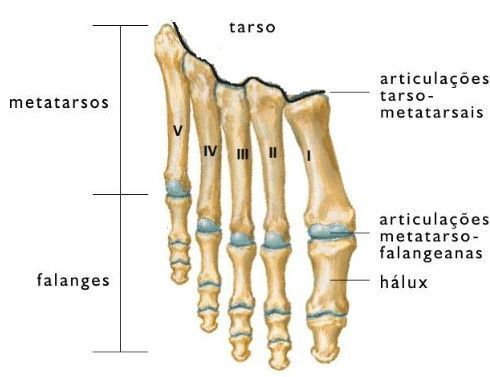
Alterações e Deformidades
Desvio do Hálux:
O dedão se desloca lateralmente, movendo-se em direção aos outros dedos, podendo inclusive empurrar ou entrar debaixo do segundo dedo.
Formação do Bunion:
Como o primeiro metatarso se desvia medialmente, ocorre a formação de uma protuberância óssea na base do hálux, que é a característica mais visível do hálux valgo.
Mudanças nos Ligamentos e Tendões:
Os ligamentos ao redor da articulação metatarsofalangeana ficam tensionados na parte lateral e frouxos na parte medial. Esse desbalanço ligamentar, juntamente com a ação dos tendões locais ajudam a piorar o desvio, agravando a deformidade.
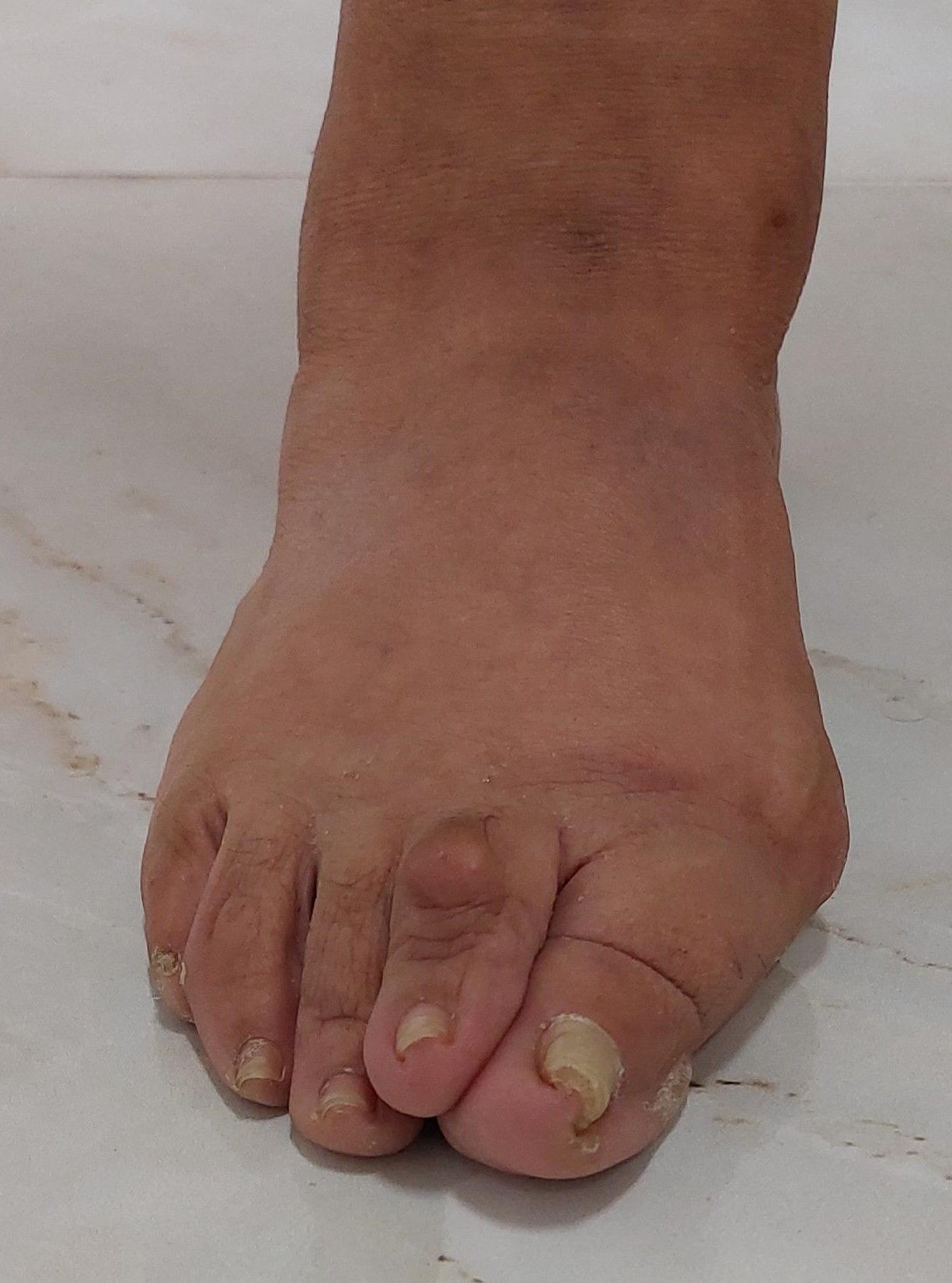
Homens podem ter Joanete?
Sim, homens também podem sofrer com joanetes, embora a condição seja mais comum em mulheres, principalmente devido ao uso frequente de sapatos apertados e de salto.
Porém, fatores como genética, formato dos pés e desgaste articular não escolhem gênero, e muitos homens também convivem com as dores e limitações causadas pelos joanetes.
Como exemplo, tenho um paciente 38 anos, músico, que chegou ao consultório depois de anos convivendo com o problema. Ele passava horas em pé durante apresentações e ensaios, mas a dor no pé começou a interferir em sua performance no palco.
Além disso, ele tinha dificuldade para encontrar sapatos que não apertassem a área do joanete, o que piorava ainda mais o desconforto.
Depois de uma avaliação detalhada, optamos pela cirurgia minimamente invasiva para corrigir os joanetes. O procedimento foi um sucesso, e em pouco tempo ele já estava de volta à banda e aos palcos e, o mais importante, livre da dor.
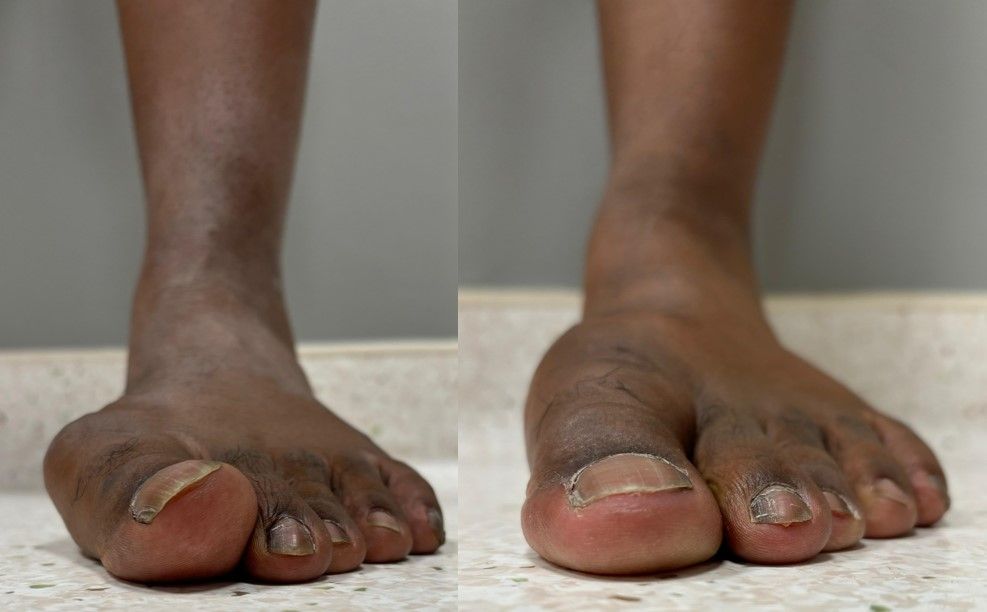
Se você é homem e acredita que joanetes são "problema de mulher", saiba que isso é um mito. Essa condição pode afetar qualquer pessoa, mas a boa notícia é que a cirurgia moderna oferece excelentes resultados, com recuperação rápida e retorno à qualidade de vida.
Não deixe a dor limitar seu dia a dia — procure ajuda e descubra como a cirurgia de Joanete pode transformar sua experiência!
Diagnóstico
O diagnóstico do joanete geralmente é clínico e feito por meio de exame físico durante a consulta médica.
O médico examina o pé do paciente e verifica a presença da protuberância na base do dedão, além de perguntar sobre os sintomas e a dor.
A observação do alinhamento dos dedos e a mobilidade da articulação também são importantes para avaliar a gravidade da deformidade.
Em casos onde o diagnóstico não é claro ou para avaliar melhor a extensão do problema, exames de imagem podem ser necessário, como a radiografia.
O raio-x ajuda a visualizar o desvio do osso e medir a gravidade do hálux valgo, de acordo com a posição e angulação entre os ossos envolvidos.
Além disso, a radiografia auxilia a investigar outras alterações que podem estar associadas, como o desgate das articulações
O que dizem os pacientes do Dr. Felipe Serzedello
Confira algumas das avaliações do Dr. Felipe:


Exames
Além do raio-x, que é o exame mais comum para avaliar o hálux valgo, outros exames podem ser realizados, dependendo da situação:
Ultrassonografia:
Utilizado para avaliar os tecidos moles ao redor da articulação, como tendões e bursas. Auxilia no diagnóstico de inflamações associadas ao quadro de joanete, como bursite, tendinite e derrame articular.
Ressonância Magnética:
Em casos mais complexos, onde há suspeita de lesões mais graves ou problemas associados, a ressonância pode fornecer uma imagem mais detalhada dos ossos, cartilagens e tecidos moles.
Baropodometria:
Este exame avalia a distribuição da pressão na sola dos pés com o paciente em pé e durante a caminhada, ajudando a entender como o joanete está afetando a biomecânica do pé.
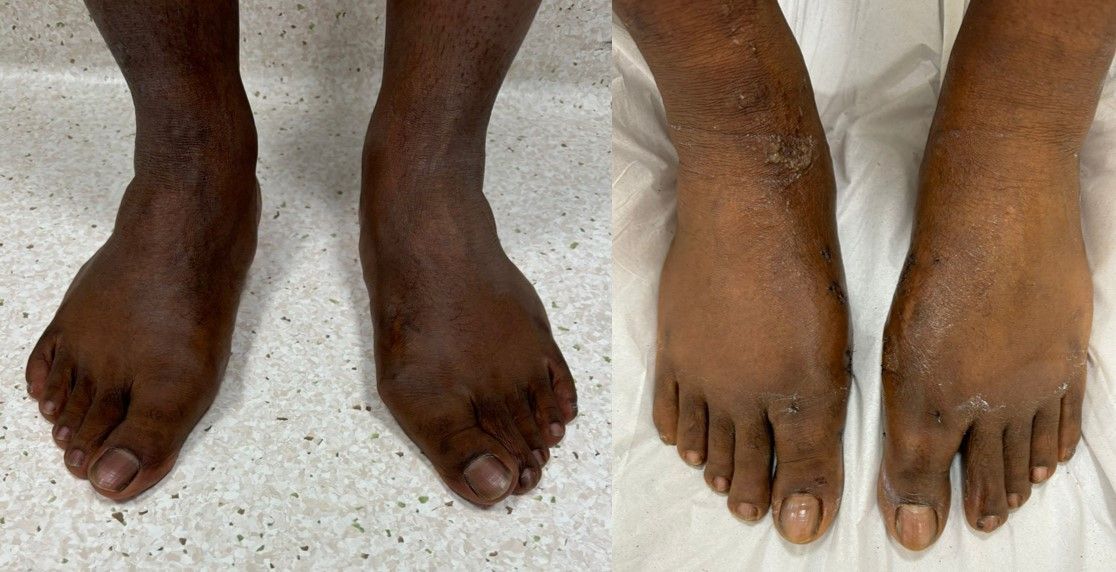
Ela tinha vergonha de mostrar o pé
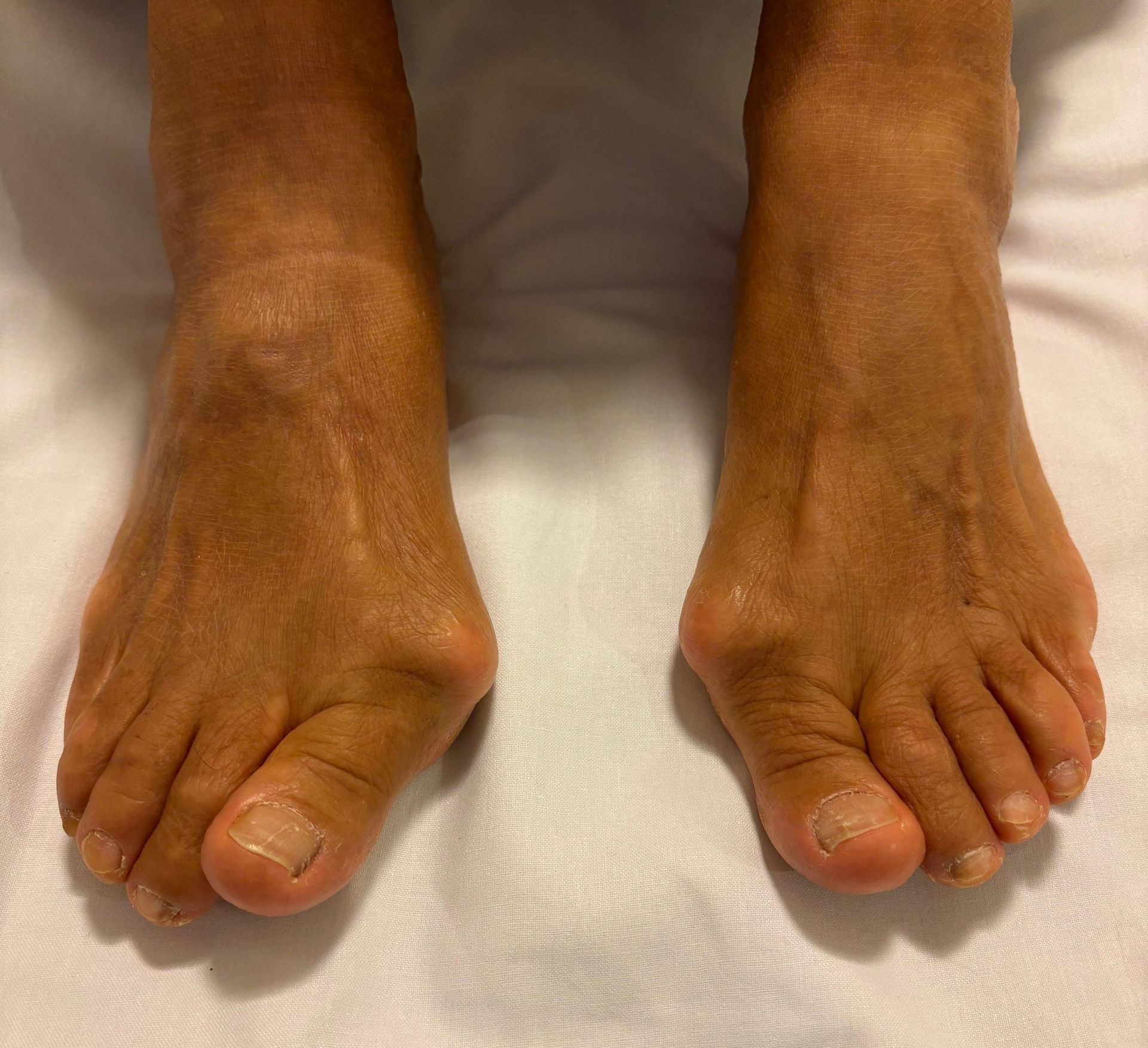
Uma paciente de 60 anos chegou ao meu consultório carregando uma dor que ia muito além dos pés. A deformidade causada pelo joanete era tão severa que o dedão dela entrava embaixo do segundo dedo, deixando o pé visivelmente torto.
Ela evitava usar sandálias ou qualquer calçado aberto, pois sentia vergonha de expor os pés em público. Esse constrangimento era tão grande que há tempos ela evitava ir à praia ou piscina, sempre temendo os olhares e os julgamentos das outras pessoas.
Os sapatos fechados, por outro lado, também não eram solução. Eles apertavam o joanete, causando dor constante ao caminhar. Isso afetava diretamente sua autoestima e qualidade de vida.
Apesar do sofrimento, ela tinha muito medo da cirurgia, acreditando que a recuperação seria longa e que ficaria meses sem andar.
Após explicar como as técnicas modernas de cirurgia minimamente invasiva poderiam corrigir a deformidade, com menos dor e uma recuperação muito mais rápida, ela decidiu enfrentar o medo.
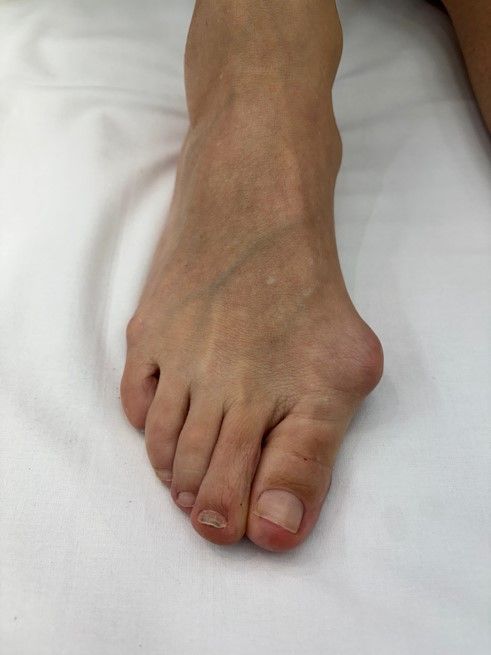
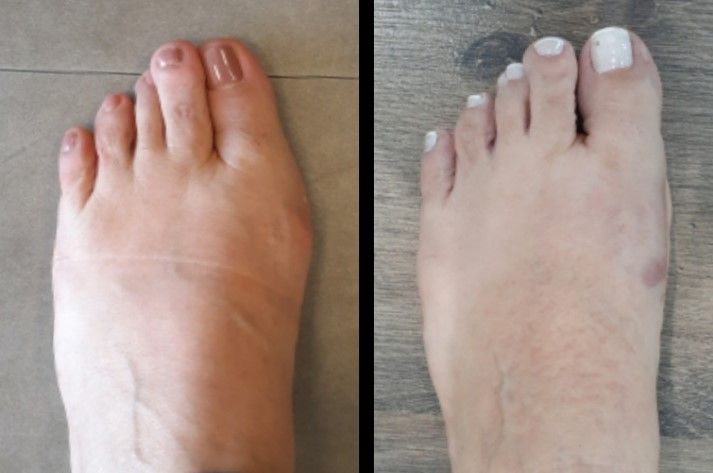
O procedimento foi realizado com sucesso, e o resultado foi transformador.
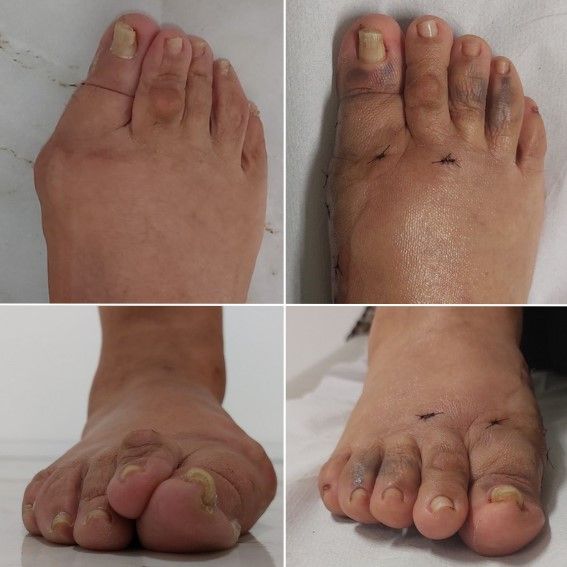
O inchaço e hematoma ainda estão presentes, mas isso é totalmente esperado. Com o tempo, o edema vai diminuir, e o pé retornará ao seu estado natural... só que agora com os dedos alinhados!
Olhando essas imagens, dá para acreditar que se passaram apenas 3 semanas desde que removemos esse joanete enorme, e a paciente já estava caminhando desde o primeiro dia?
Se você sofre com joanetes e sente que eles estão limitando não só seus passos, mas também sua autoestima, saiba que existe solução. A cirurgia minimamente invasiva pode mudar não apenas os seus pés, mas a forma como você se sente consigo mesmo.
Não deixe o medo te impedir de buscar uma vida com mais liberdade e conforto!
Causas
O Joanete pode ter causas genéticas e mecânicas. Geralmente, ele surge devido a uma combinação de fatores.
As principais causas de hálux valgo incluem:
1. Predisposição Genética:
Se alguém na sua família tem joanete, você tem uma maior probabilidade de desenvolver essa condição. A herança genética pode influenciar a forma como os ossos do pé se desenvolvem e se alinham.
2. Calçados Inadequados:
O uso frequente de sapatos de salto alto ou de bico fino, que comprimem os dedos e forçam o dedão para dentro, é um dos principais fatores relacionados ao joanete, especialmente em mulheres.
3. Condições Médicas:
Doenças reumatológicas, como artrite reumatoide e outras condições inflamatórias, podem enfraquecer as articulações dos pés e contribuir para o desenvolvimento de hálux valgo.
4. Lesões no Pé:
O hálux valgo também pode ser traumático. Uma lesão no pé, como uma fratura ou lesão ligamentar, pode alterar a forma dos ossos e predispor ao desenvolvimento de um joanete.
5. Desalinhamento dos Pés:
Pessoas com pés planos (chatos) ou muito arqueados têm maior risco de desenvolver joanetes, devido à maneira como o peso do corpo é distribuído nos pés.
O que fazer para tratar essa saliência no meu pé?
A cirurgia percutânea de joanete representa um grande avanço na medicina moderna, oferecendo uma solução eficaz e menos invasiva para corrigir o hálux valgo.
Essa técnica utiliza pequenas incisões na pele para realinhar os ossos, corrigir a deformidade e aliviar a dor, proporcionando resultados estéticos e funcionais surpreendentes.
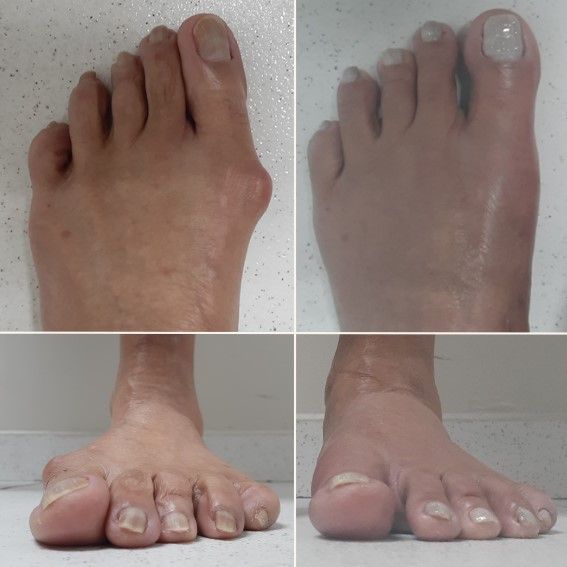
A cirurgia percutânea não só corrige o joanete de forma eficiente, como também devolve qualidade de vida e confiança a quem sofre com essa condição. É a combinação perfeita entre tecnologia, segurança e bem-estar.
Sintomas
Os sintomas do joanete podem variar de leves a graves, dependendo do estágio da deformidade.
No início, o joanete pode ser apenas uma leve protuberância que não causa muitos problemas, mas à medida que a condição piora, os sintomas se tornam mais evidentes e incômodos.
No hálux valgo, a deformidade tem a característica de ser progressiva com o passar do tempo. Assim, o desvio do dedão e a protuberância tendem a aumentar lentamente com o decorrer dos anos.
Os principais sintomas incluem:
Dor na Articulação:
A dor é o sintoma mais comum e ocorre principalmente ao caminhar ou ao usar calçados apertados.
Inchaço e Vermelhidão:
A área ao redor da articulação do dedão pode ficar inchada, vermelha e sensível ao toque. O atrito com o sapato pode piorar esse sintoma.
Calosidades:
A fricção constante entre o joanete e o calçado pode levar à formação de calos na parte lateral do pé ou na sola do pé.
Dificuldade para Movimentar o hálux:
Com o tempo, o dedão pode perder a mobilidade, tornando-se rígido e difícil de movimentar.
Deformidade dos outros dedos:
O desalinhamento do hálux (dedão) fica tão intenso que ele pode empurrar ou entrar debaixo dos demais dedos, causando novas deformidades como o crosstoe.
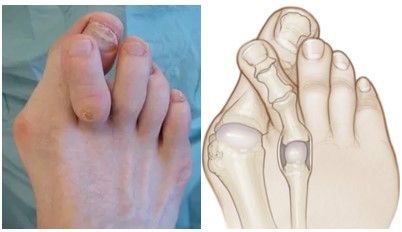
Alteração na Forma de Caminhar:
Devido à dor e à deformidade, a maneira de caminhar pode mudar, o que pode levar a outros problemas nos pés, tornozelos e joelhos.
Tratamento
Tratamento Conservador
O tratamento conservador pode ser suficiente naqueles casos em que os sintomas e deformidades são bastante leves.
Embora não corrija a deformidade, ele pode ajudar a aliviar a dor e o desconforto.
O tratamento não cirúrgico envolve basicamente a mudança para calçados de câmara anterior mais larga, que acomodam melhor a deformidade e não causam atrito no joanete.
A fisioterapia, órteses, palmilhas e espaçadores não costumam funcionar na maioria dos casos.
Além disso, analgésicos podem ser utilizados para controle de dor.
Tratamento Cirúrgico Convencional (ou Aberto)
Quando o tratamento conservador não é suficiente para aliviar os sintomas ou quando a deformidade é grave, a cirurgia é uma ótima opção de tratamento.
É importante ressaltar que não existe apenas um único tipo de cirurgia para joanete. Na verdade, na literatura médica, são descritas aproximadamente 100 opções de tipos de cirurgia!
Por isso, é de fundamental importância a avaliação individualizada pelo especialista, para indicar a melhor cirurgia para cada caso.
De maneira geral, a cirurgia para joanete visa corrigir a deformidade, aliviar a dor e restaurar a função normal do pé. A melhora estética acaba sendo uma consequência da cirurgia.
Existem várias técnicas cirúrgicas, e a escolha depende da gravidade da deformidade e da condição geral do pé:
Osteotomia:
É o procedimento base mais comum, presente em diversas cirurgias, que envolve realizar cortes precisos no osso e reposicioná-lo para corrigir o alinhamento.
As técnicas mais utilizadas são Chevron, Akin e Scarf.
Exostectomia:
Trata-se de um procedimento complementar à diversos tipos de cirurgia. A saliência óssea do bunion é removida.
Artrodese:
Indicada para casos graves, consiste na fusão de articulações para corrigir a deformidade. Os exemplos mais comuns são a Artrodese Metatarso-falangeana e a Cirurgia de Lapidus.
Realinhamento dos Tecidos Moles:
Trata-se de um procedimento complementar à diversos tipos de cirurgia. Tendões e ligamentos específicos podem ser liberados ou tensionados para auxiliar no realinhamento do dedão.
Cirurgia Minimamente Invasiva ou Percutânea
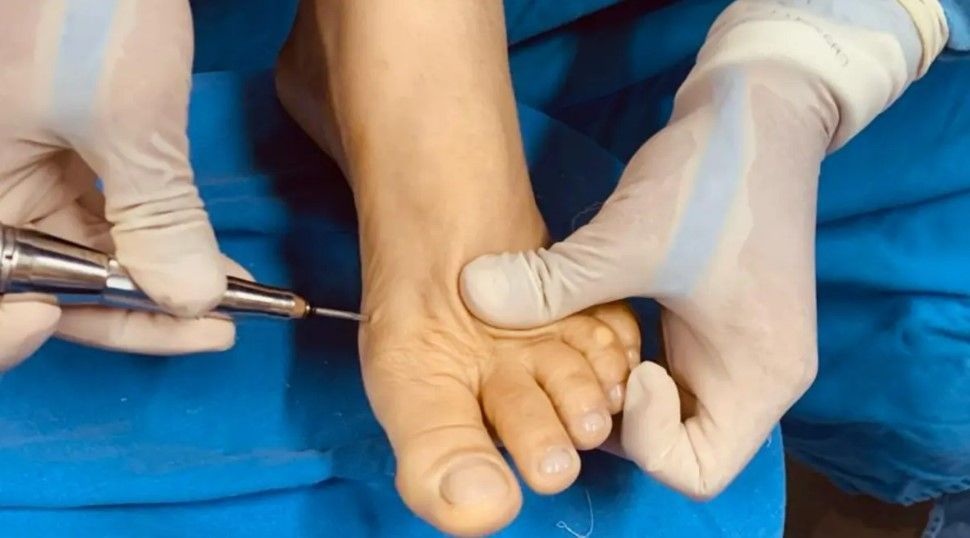
A Cirurgia Minimamente Invasiva (MIS) para joanete – também chamada de Percutânea - é uma técnica avançada que vem ganhando popularidade devido às suas vantagens em relação à cirurgia tradicional.
Esse tipo de cirurgia é realizado através de pequenas incisões (verdadeiros furinhos na pele), causando menores danos aos tecidos ao redor e permitindo uma recuperação mais rápida.
Os benefícios da cirurgia minimamente invasiva incluem:
1. Menor Trauma:
Como as incisões são menores, o trauma aos tecidos moles é reduzido, resultando em menos dor e inchaço no pós-operatório.
2. Recuperação Mais Rápida:
Devido ao menor dano aos tecidos, o tempo de recuperação é geralmente mais curto.
3. Cicatrizes Menores:
As pequenas incisões deixam cicatrizes menos visíveis.
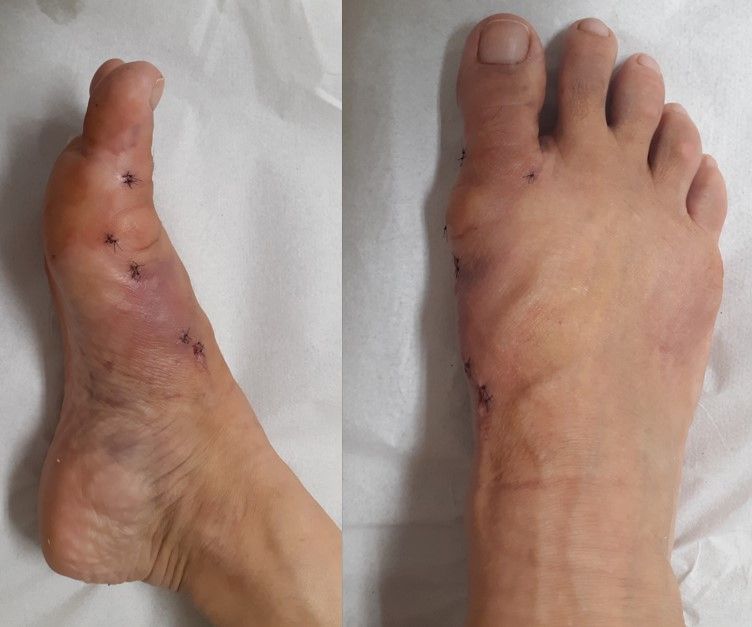
4. Menor Risco de Complicações:
Com incisões menores, o risco de infecção e outras complicações pós-operatórias também diminui.
Embora a cirurgia minimamente invasiva ofereça muitas vantagens, nem todos os pacientes são candidatos a esse tipo de procedimento.
A decisão sobre a melhor abordagem cirúrgica deve ser tomada pelo médico especialista, com base nas características específicas de cada caso.
Reabilitação e Pós-Operatório
A reabilitação após a cirurgia de joanete é um passo crucial para garantir o sucesso do tratamento.
O processo de recuperação pode variar dependendo do tipo de cirurgia realizada, mas geralmente inclui:
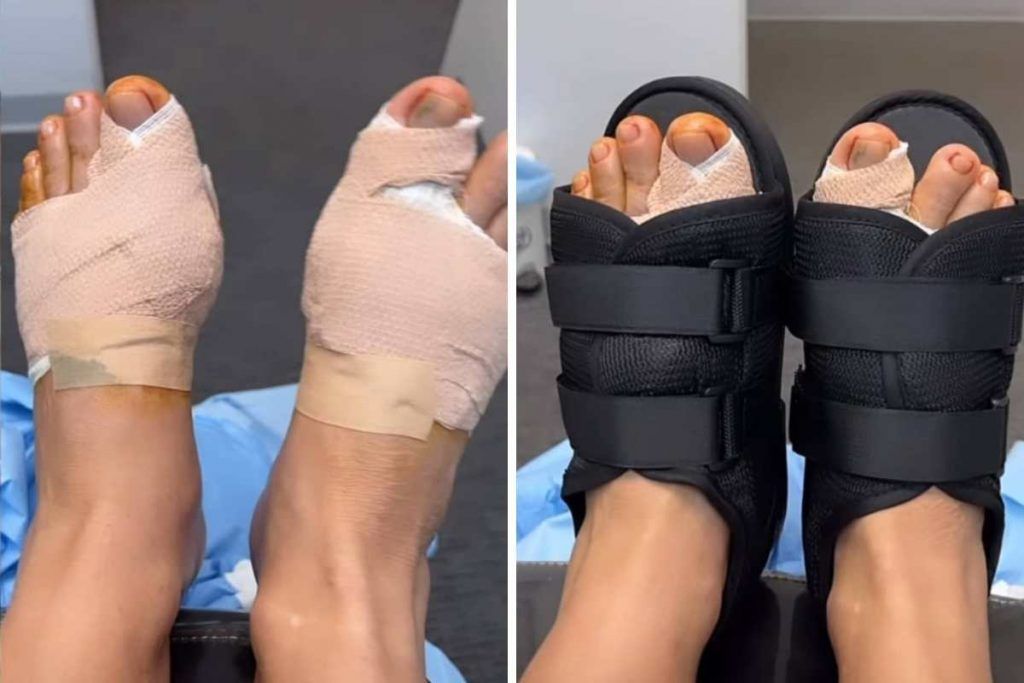
Uso de sandália pós operatória:
Após a cirurgia, é necessário o uso de uma sandália ortopédica para proteger o pé e permitir a cicatrização adequada dos ossos.
Carga Precoce:
É um dos fatores que estimula a cicatrização óssea. A carga deve ser estimulada assim que a cicatrização de partes moles permitir.
Técnicas minimamente invasivas permitem carga precocemente, em geral no dia seguinte à cirurgia.
Curativos e bandagens:
Nas técnicas minimamente invasivas, pode ser necessário um período maior com uso de bandagens, para que o pé adquira o “cicatrize no formato” adequado.
Fisioterapia:
A fisioterapia auxilia na recuperação da mobilidade do pé, fortalece os músculos e melhorar a marcha. Os exercícios são personalizados de acordo com a evolução do paciente.
Cuidados com a Incisão:
Manter a área cirúrgica limpa e seca é essencial para evitar infecções. Seguir as orientações do cirurgião com os cuidados locais é fundamental.
Retorno às Atividades:
O tempo de recuperação é variável. Nas técnicas minimamente invasivas já é permitido pisar com o pé operado no dia seguinte à cirurgia.
Geralmente, é necessário de 6 a 8 semanas para retomar atividades normais. Para atividades físicas mais intensas e esportivas, pode ser necessário esperar de 3 a 6 meses.
Por que Agendar uma Consulta com o Dr. Felipe Serzedello?
Se você tem Joanete e está sofrendo com os sintomas, procurar um especialista é um passo crucial.
O Dr. Felipe Serzedello opera nos principais hospitais de São Paulo e é referência em Ortopedia Especializada em Pé e Tornozelo.

Aqui estão algumas razões pelas quais agendar uma consulta com ele pode ser o melhor próximo passo para você:
Formação e Especialização:
Formado pela Faculdade de Medicina da Universidade de São Paulo (USP) e Membro titular da Sociedade Brasileira de Cirurgia do Pé e Tornozelo (ABTpé).
Realizou especialização em Cirurgia do Pé e Tornozelo pelo Hospital das Clínicas de São Paulo.
Abordagem Individualizada:
O Dr. Felipe Serzedello reconhece que cada paciente é único e, portanto, requer um plano de tratamento individualizado.
Ele leva em conta o histórico de saúde, estilo de vida e aspectos individuais para criar um plano de tratamento que atenda às suas necessidades específicas.
Acompanhamento completo:
Dr. Felipe Serzedello acredita que o paciente merece dedicação e atenção completas em todas etapas de seu tratamento.
Desde a primeira consulta até a plena recuperação, acompanha pessoalmente o pré operatório, cirurgia, visita hospitalar, trocas de curativo, retirada de pontos, retornos, prescrição de fisioterapia, reabilitação e seguimento de longo prazo.
Acesso à Inovação:
O Dr. Felipe Serzedello está sempre atualizado com os mais recentes avanços em diagnóstico e tratamento, inclusive tem expertise e realiza as técnicas de Cirurgia Minimamente Invasiva.
Atendimento Compassivo e Compreensivo:
Além de sua expertise técnica, o Dr. Felipe Serzedello também é conhecido por seu atendimento de excelência ao paciente. Ele se dedica a fornecer um atendimento compassivo e compreensivo, garantindo que seus pacientes se sintam ouvidos, compreendidos e cuidados.
Veja alguns
depoimentos:



Conclusão
O joanete é uma condição comum que pode causar desconforto significativo e impactar a qualidade de vida de quem o desenvolve.
Embora o tratamento conservador possa ajudar a aliviar os sintomas, a correção definitiva muitas vezes requer intervenção cirúrgica, especialmente nos casos mais graves.
Avanços como a cirurgia minimamente invasiva permitem a possibilidade de uma recuperação mais rápida e eficaz.
É importante procurar um Médico Ortopedista Especialista em Pé para um diagnóstico preciso e discutir as melhores opções de tratamento para o seu caso.

Se você está em São Paulo ou próximo ao ABC paulista e está buscando um especialista em Hálux Valgo, o Dr. Felipe Serzedello é a escolha excelente.
Entre em contato com seu consultório hoje mesmo para agendar uma consulta.
A saúde dos seus pés é importante – não espere para começar a ter qualidade de vida!